La definizione dell’OMS (Organizzazione Mondiale della Sanità) di osteoporosi è molto interessante, noi siamo abituati a pensare all’osteoporosi come una malattia specificatamente dell’osso, in realtà non è così, è “una malattia scheletrica sistemica caratterizzata da bassa massa ossea e da alterazioni architetturali dell’osso, che portano a un aumentato rischio di fratture”.
Tabella dei Contenuti
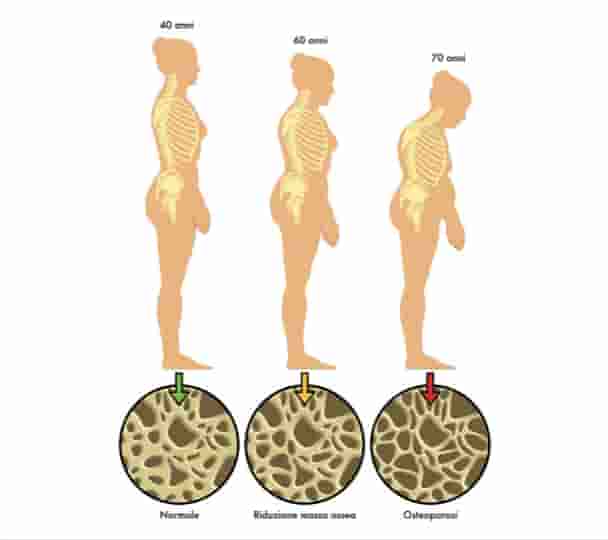
L’osteoporosi è riconosciuta per due alterazioni fondamentali che sono: la riduzione della massa ossea, (la quale avviene in primo luogo ed è progressiva) e la presenza di alterazioni nella struttura dell’osso.
La resistenza dell’osso ai vari carichi è data dalla durezza dell’osso ma anche da alcune sue caratteristiche strutturali che consentono di resistere a forze di torsioni, piegamenti etc. Quindi queste alterazioni di microarchitettura dell’osso sono ancora più importanti della quantità di massa ossea nel determinare la fragilità dell’osso ed è questo che rende l’osteoporosi pericolosa ovvero il rischio di fratture ossee causate da alterazioni microstrutturali.
Differenziamo l’osteoporosi da altre due patologie dove non c’è coesistenza di questi due fattori cioè perdita di massa e struttura ossea. La prima è l’osteopenia dove la riduzione di massa minerale ossea è minore dell’osteoporosi e non necessariamente si accompagna a variazioni microstrutturali e la seconda è l’osteomalacia dovuta non solo alla riduzione della matrice ossea ma anche da alterazioni in termini minerali della matrice ossea quindi di composizione delle ossa stesse.
Le donne e gli anziani sono maggiormente esposti all’osteoporosi, la rottura del femore fa perdere la mobilità quindi c’è la conseguente perdita di autosufficienza, la sintomatologia è dolorosa e da questo ne consegue un abbassamento della qualità della vita. Purtroppo chi si frattura una volta può continuare a fratturarsi, è frequente un effetto a cascata.
Esistono due famiglie di osteoporosi:
Osteoporosi primaria: giovanile, idiopatica dell’età adulta, post gravidica dovuta ad alterazione dell’apporto di micronutrienti durante la gravidanza, post-menopausale e senile (la senile può essere sia nell’uomo sia nella donna);
Osteoporosi secondaria: secondaria ad altre patologie, a malattie endocrine (Cushing, ipertiroidismo, iperparatiroidismo), malattie ematologiche, autoimmuni o osteoporosi secondarie da stimoli meccanici.
Quali sono i fattori di rischio?
- L’età. L’osso è un organo metabolicamente attivo e con l’età va incontro a processi in qualche modo degenerativi. Intorno ai 23-24 anni si ha un picco di massa ossea (età del completato sviluppo), dopodiché il patrimonio osseo è mantenuto nel corso della vita.
- Genetica e stile di vita. Il picco di massa ossea è fondamentale ed è influenzato da fattori genetici, qualità dell’alimentazione nella fase di sviluppo (calcio, proteine e vitamina D) e livello di attività fisica (tanto più l’osso è stimolato dal carico tanto più tende a mineralizzarsi. Persone caucasiche, di sesso femminile, magre, tendono ad avere un minor picco di massa ossea e a sviluppare osteoporosi nel tempo (attenzione al sottopeso).
- La menopausa. Nelle donne è importante il fattore ormonale, gli estrogeni svolgono una funzione protettiva nei confronti dell’osso ma dal momento della menopausa questo fattore va perdendosi e si crea uno squilibrio tra le cellule con conseguente aumento del rischio di sviluppare l’osteoporosi.
- L’attività fisica costante in tutta la vita. Il movimento è particolarmente importante. Sono stati fatti degli studi sugli astronauti dove l’assenza di peso limitata nel tempo porta ad una riduzione misurabile della massa ossea. L’osso non stimolato comincia a perdere massa ossea perché non sollecitato al sostegno.
- Il fumo. I soggetti fumatori si trovano in uno stato di infiammazione cronica che favorisce lo sbilanciamento delle cellule ossee, inoltre le ossa sono organi irrorati da sangue e fenomeni aterosclerotici dovuti al fumo impattano anche il metabolismo dell’osso.
- L’alcool. Sempre per il potere infiammante si aggrega ai fattori di rischio per la demineralizzazione dell’osso.
Come si fa diagnosi di osteoporosi?
L’osteoporosi si definisce come una riduzione della massa ossea. Le due domande che possono sorgere sono:
Riduzione della massa rispetto a cosa? E quanto si deve ridurre per parlare di osteoporosi?
Per quanto riguarda l’osteoporosi post-menopausale si fa riferimento al picco di massa ossea a 25 anni, a seconda delle etnie varia il picco, in quella senile invece si prende come termine di paragone la massa ossea che il paziente anziano ha rispetto alla popolazione della sua stessa età.
I fattori nutrizionali che possono prevenire l’osteoporosi
Il CALCIO è il minerale fondamentale per la matrice ossea, se l’in take non è adeguato aumenta il rischio di sviluppare la malattia. In popolazioni che hanno un apporto medio sufficiente (800/1000mg-die) un aumento di calcio nella dieta non ha effetto diretto sull’osteoporosi: chi prende più calcio non ha minor rischio di chi ne prende meno, in situazione di normalità. Si cominciano invece ad avere problemi in popolazioni che hanno un apporto di calcio basso (sotto 800mg), qui chi prende più calcio è protetto, come se ci fosse un effetto soglia.
L’integrazione di calcio sembra poter ridurre il rischio di frattura solo se associato all’utilizzo di vitamina D.
La vitamina D favorisce l’assorbimento di calcio a livello intestinale e la mineralizzazione dell’osso. Questa vitamina si assorbe dall’esposizione solare e dall’apporto nutrizionale, è importante valutare un’integrazione nei casi in cui risulta carente, specialmente nell’anziano.
Parte fondamentale per le ossa, perché ne sono costituite, sono le proteine è stato studiato infatti che una dieta ipoproteica porta un aumento del rischio di fratture, inoltre è importante un’alimentazione varia inclusiva di proteine vegetali ed animali, il buon equilibrio di queste favorisce il metabolismo osseo.
Altri minerali da tener presenti sono fosforo e magnesio, un loro aumento agisce positivamente sulla densità minerale ossea. Fattori meno importanti: deficit di vitamina C e potassio possono portare ad alterazioni della matrice e micronutrienti utili sono soprattutto Zinco, Rame, Manganese e Boro.
Tutti i vegetali ricchi in potassio e vitamine ed anche la soia che mima l’azione degli estrogeni hanno un ruolo benefico nella protezione delle ossa.
Per prevenire questa patologia è fondamentale un piano alimentare sano ed equilibrato, concentrato non solo sul peso del paziente e l’apporto calorico ma bilanciato dal punto di vista dei macronutrienti e micronutrienti, specialmente bisogna porre attenzione a questi ultimi, infatti gran parte delle persone hanno un deficit di micronutrienti, soprattutto in zone o in soggetti che hanno diete particolarmente monotone o estreme.
I micronutrienti sono essenzialmente vitamine e minerali che svolgono una serie di funzioni varie, molto spesso cofattori, se ne conoscono 50 di cui 19 sono essenziali (si assumono cioè solo con la dieta).
Quelli su cui ci si concentra maggiormente sono tiamina, ferro, iodio, zinco, vitamina B12 e folato. Dosarli non è sempre facile, ma con un’alimentazione varie ed integrandoli con prodotti efficaci si può prevenire il loro deficit. Per questo in caso di necessità vi invito a rivolgervi ad un biologo nutrizionista di Nutrizione Sana che saprà indicarvi l’alimentazione più adatta alle vostre esigenze e preventiva per diverse patologie tra cui l’osteoporosi.