La gravidanza è uno stato fisiologico particolare durante il quale il corpo della donna modifica i propri meccanismi funzionali per nutrire e dare alla vita un nuovo organismo.
Per poter meglio comprendere come viene strutturata una dieta per la donna in gravidanza risulta fondamentale considerare i vari aspetti che condizionano il nuovo regime alimentare primo tra tutti il peso corporeo. Sicuramente siamo tutti consapevoli che normalmente la donna in gravidanza va incontro ad un accrescimento del peso corporeo che, fisiologicamente parlando, sarà distribuito tra:
-
- i prodotti del concepimento (feto, placenta e liquido amniotico);
-
- i tessuti materni (espansione del volume del sangue, ingrossamento dell’utero e delle ghiandole mammarie, aumento dei tessuti di deposito).
È importante agire fin dai primi mesi con una dieta specifica per la gravidanza al fine di mantenere il peso nella norma. In questo modo la futura mamma ridurrà il rischio di diversi problemi tra cui:
-
- problemi per sé stessa: aborto spontaneo, ipertensione, gestosi (formazione di edemi e problemi renali), diabete gestazionale, parto cesareo, aumento del rischio di obesità a lungo termine.
-
- problemi per il futuro bambino evidenti alla nascita: nascita prematura, macrosomia (peso eccessivo alla nascita), policitemia (aumento del numero di globuli rossi nel sangue), alcune malformazioni congenite (malformazioni del tubo neurale);
-
- problemi per il futuro bambino evidenti dopo la nascita: rischio obesità.
Sfatiamo dunque il mito che “in gravidanza bisogna mangiare per due”. Non è necessario mangiare per due, ma è necessario due volte meglio, possibilmente avvalendosi di una dieta per la gravidanza elaborata su misura!
Tabella dei Contenuti
Fabbisogno nutrizionale durante la gravidanza

Quando si parla di formulare una dieta per la gravidanza si parte dal presupposto che il maggior introito nutrizionale in gravidanza è finalizzato a soddisfare il giusto apporto di nutrienti necessari al corretto accrescimento e sviluppo del feto in una condizione di salute e benessere della madre.
Lungo tutto il periodo della gravidanza, in genere, la madre richiede un supplemento energetico di 70-80.000 Kcal.
Tuttavia, l’entità dell’apporto energetico varia in base alle condizioni della madre a inizio gravidanza:
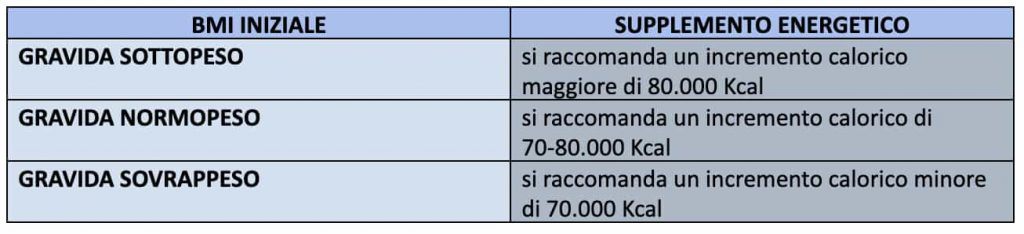
Si precisa che, l’aumento del fabbisogno energetico deve essere il più possibile graduale e seguire le fasi fisiologiche della gravidanza stessa.
Nel primo trimestre infatti, l’incremento ponderale è dovuto principalmente alla crescita dell’utero e all’aumento del volume di sangue, che nel loro insieme non rappresentano più di un chilo di aumento ponderale. Pertanto, durante questo periodo, non è necessario incrementare il fabbisogno energetico.
A partire dal secondo trimestre, invece, con l’aumento dei tessuti materni e della crescita fetale, la donna in gravidanza inizia ad avere la necessità di aumentare l’introito energetico di circa 340 Kcal/die (con attività fisica mantenuta stabile).
Infine, nel terzo trimestre, con l’ulteriore aumento di volume della placenta e la crescita del feto il fabbisogno calorico per la donna in gravidanza arriva ad aumentare anche di circa 450 Kcal/die (con attività fisica mantenuta stabile).
È importante specificare che quando si parla di un aumento del fabbisogno calorico, non è necessario aumentare l’apporto energetico, ma è importante considerare anche la qualità della dieta in gravidanza, riducendo le calorie vuote e aumentando l’apporto di nutrienti, in particolare di micronutrienti e oligoelementi necessari per lo sviluppo del feto.
Raccomandazioni nutrizionali durante la gravidanza
In gravidanza è necessario seguire una dieta equilibrata e varia in nutrienti: proteine, grassi, carboidrati, vitamine e sali minerali. In uno schema dieto terapico, per tutta la fase gestazionale, non variano le proporzioni tra gli introiti energetici relativi alle tre principali classi di nutrienti:
-
- Proteine 15-20%
-
- Carboidrati 55-60%
-
- Grassi 25-30%
Ciò che cambierà sarà l’apporto energetico totale, ovvero la quantità di calorie introdotte, che deve aumentare in relazione al peso iniziale della donna tenendo in considerazione anche alcuni fattori individuali (stile di vita, lavoro, abitudini alimentari, fattori ambientali, sociali ecc.).
Norme dietetiche da seguire in gravidanza:
-
- seguire una dieta varia e bilanciata, possibilmente elaborata da un biologo nutrizionista;
-
- fare in tutto 5 pasti al giorno, i 3 principali più i 2 spuntini per ripartire le calorie in modo omogeneo in tutta la giornata;
-
- mangiare ogni giorno 3 porzioni di frutta, 2 porzioni di verdure per assumere la quantità necessaria di vitamine e sali minerali;
-
- consumare proteine dette “nobili”: carne, pesce, uova, latte e derivati, legumi consumati coi cereali;
-
- preferire cibi integrali per un miglior controllo glicemico e per aumentare l’introito di fibre;
-
- consumare una adeguata quantità di fibra per mantenere attivo l’intestino,
(l’assunzione giornaliera di fibre dovrebbe essere di circa 30 g che corrispondono a 4-5 porzioni di frutta e verdura);
- consumare una adeguata quantità di fibra per mantenere attivo l’intestino,
- bere almeno 1,5 litri di acqua a piccoli sorsi durante la giornata per una corretta idratazione e per prevenire o curare la stipsi (mentre durante i pasti con un po’ di bicarbonato per favorire la digestione).
Comportamenti dietetici da evitare in gravidanza:
-
- evitare il consumo di dolci o alimenti troppo grassi per ridurre il rischio di diabete gestazionale;
-
- escludere dalla dieta tutti gli alimenti di origine animale crudi o poco cotti compresi gli insaccati, i frutti di mare e i formaggi molli, che potrebbero far contrarre toxoplasmosi;
-
- evitare il consumo di cibi troppo elaborati e di difficile digestione quali fritture o intingoli, e preferire cibi cotti in modo semplice: alla piastra, al vapore, lessi;
-
- evitare l’eccessivo consumo di sale che facilita la ritenzione idrica, (i primi alimenti comuni che aggiungono più sale alla nostra dieta sono: salumi e insaccati, formaggi, pizza, pane e grissini, zuppe pronte, cibo in scatola, salsa di soia, capperi, dado per brodo e salse in genere come ad esempio il ketchup);
-
- evitare alimenti come l’alcool, la caffeina, le bibite.
L’alcool è una sostanza teratogena, in grado di provocare malformazioni al feto, pertanto l’utilizzo sconsiderato di alcool durante la gravidanza, ha alte probabilità di far sviluppare la sindrome feto-alcolica, che comporta: basso peso alla nascita, ritardo mentale e dismorfismi facciali. Inoltre, la sindrome feto-alcolica provoca il mancato assorbimento di sostanze essenziali come la vitamina B12 e l’acido folico.
Il caffè non fa male al feto e può essere bevuto anche in gravidanza ma con moderazione. Da numerosi studi effettuati si è dedotto che non esiste alcuna significativa differenza tra i figli di donne che assumono caffè decaffeinato e quelli di donne che bevono caffè normale. Tuttavia, si consiglia l’assunzione fino ad un massimo di tre tazzine al giorno che equivalgono a un contenuto di caffeina inferiore a 300 mg. Attenzione che anche alcuni farmaci, per esempio quelli contro l’influenza, possono contenere caffeina pertanto, se ne consiglia l’assunzione solo dopo aver consultato il proprio medico.
Alcune bevande come l’acqua tonica e il bitter-lemon possono contenere chinino. Gli effetti indesiderati possono essere neurotossici, in particolare la madre può accusare: disturbi alla vista, problematiche gastrointestinali, disturbi nella conduzione dell’eccitazione a livello cardiaco, un calo della pressione arteriosa, problemi ematologici e, in generale, reazioni di ipersensibilità della pelle, febbre e broncospasmi.
Macronutrienti per la gravidanza

In una dieta ottimale per la gravidanza, le proteine coprono il 15-20% dell’introito energetico giornaliero. Le proteine sono indispensabili per un corretto sviluppo del feto, infatti il fabbisogno proteico durante la gravidanza aumenta progressivamente con il procedere della gravidanza stessa. Dalle linee guida sui fabbisogni viene consigliato un incremento medio di circa 6 g/die, che corrisponde ad un fabbisogno giornaliero pari a 1,2 g/Kg di peso considerato ideale. Sono da preferire le proteine dette “nobili”, ad alto valore biologico (come ad esempio il latte e derivati, uova, carne, pesce), ma anche legumi associati ai cereali, latte di soia, tofu e frutta secca per le donne che seguono o intendono seguire una dieta vegetariana o vegana.
Carboidrati
I carboidrati rappresentano la principale fonte di energia di cui disponiamo e questo vale anche nella dieta in gravidanza. Normalmente la quota di carboidrati giornaliera dovrebbe ricoprire il 55-60 % dell’intero fabbisogno energetico. Tuttavia, in caso di sovrappeso, obesità o diabete gestazionale tale apporto energetico può essere ridotto fino al 45%. È necessario distinguere le due classi di carboidrati che si dividono in:
-
- carboidrati semplici (la cui quota giornaliera non dovrebbe superare il 10-20 % dell’intero fabbisogno energetico di carboidrati) da consumare con attenzione: zucchero, miele, marmellata, dolci, frutta, bibite;
-
- carboidrati complessi da prediligere, specie quelli integrali: riso, cereali, pasta, pane, patate ecc. I cereali integrali o a basso indice glicemico aiutano a prevenire il diabete gestazionale e protraggono il senso di sazietà grazie al tempo maggiore impiegato per la loro digestione e assorbimento a livello intestinale.
Grassi
I grassi rappresentano il 20-30% dell’introito energetico giornaliero consigliato in una dieta corretta per la gravidanza. In gravidanza è fondamentale introdurre acidi grassi essenziali, ovvero nutrienti che l’organismo non è in grado di produrre da solo e che devono pertanto essere necessariamente assunti con la dieta.
Fanno parte degli acidi grassi essenziali:
-
- acidi grassi polinsaturi (omega 3 ed omega 6);
-
- acidi grassi monoinsaturi, presenti soprattutto nel pesce.
Tra gli omega 3 è necessario che figurino almeno 250 mg di EPA (acido eicosapentaenoico) e DHA (acido docosaesaenoico) + altri 100-200 mg di DHA al giorno.
Gli acidi grassi polinsaturi, nello specifico gli omega 3, sono importanti per un corretto accrescimento del feto, in particolare nel primo trimestre di gravidanza durante il quale avviene lo sviluppo del sistema nervoso centrale e del sistema cardiovascolare del futuro nascituro. Sono inoltre fondamentali anche per la formazione di nuovi tessuti e in particolare delle membrane cellulari.
Il DHA è utile invece per lo sviluppo del sistema nervoso e retinoico del feto. La carenza di grassi omega 3 nella donna in gravidanza verrebbe posta in relazione con la comparsa di patologie come: ipertensione, parto pre-termine, depressione post partum.
Ma dove è possibile trovare gli acidi grassi essenziali della serie omega 3 e il DHA?
In primis nei pesci, in particolare in quelli piccoli e dalle carni scure come: sarde, acciughe e sgombri. Anche aguglia, palamita, sugarello e lanzardo sono buone scelte e fanno parte della famiglia di quel “pesce azzurro” dalle tante virtù ma che purtroppo latita poco sulle nostre tavole. Se si preferisce il pesce rispetto alla carne bianca si ha solo l’imbarazzo della scelta: spigola, orata, ombrina, cefalo, gallinella, sogliola o mormora. Per quanto riguarda il pesce di acqua dolce la scelta dovrebbe ricadere nella trota, nel pesce persico o nel luccio.
Il pesce è da preferire fresco o surgelato e di questo, quello pescato, in quanto nutrendosi di plancton contiene più omega 3 rispetto al pesce di allevamento. È bene privilegiare il consumo di pesci di piccola taglia come sardine, alici, merluzzo, trota. È bene invece limitare il consumo di pesci grassi quali spada, tonno, palombo (per le contaminazioni di mercurio) e pesci quali aringhe e salmoni del mar Baltico (per la contaminazione da diossina). Nel caso dei prodotti sott’olio (tonno, sgombro, salmone, alici o sardine) è bene assicurarsi che per la conservazione sia stato utilizzato olio extravergine di oliva e non una miscela di oli di origine e tipologia sconosciute.
Per la cottura del pesce la temperatura dovrebbe superare i 170° per tempi sopra i 30 minuti. Sono da preferire cotture leggere come in padella, al forno o alla griglia. Per la cottura alla griglia è necessario fare attenzione ad alcuni accorgimenti in quanto il calore molto intenso e prolungato produce la formazione nell’alimento di idrocarburi policiclici aromatici (IPA) che sono sostanze tossiche e cancerogene. Si consiglia pertanto la cottura con la pelle che protegge la parte commestibile dalla bruciatura (evitando poi il consumo della pelle stessa, anche se piacevolmente croccante).
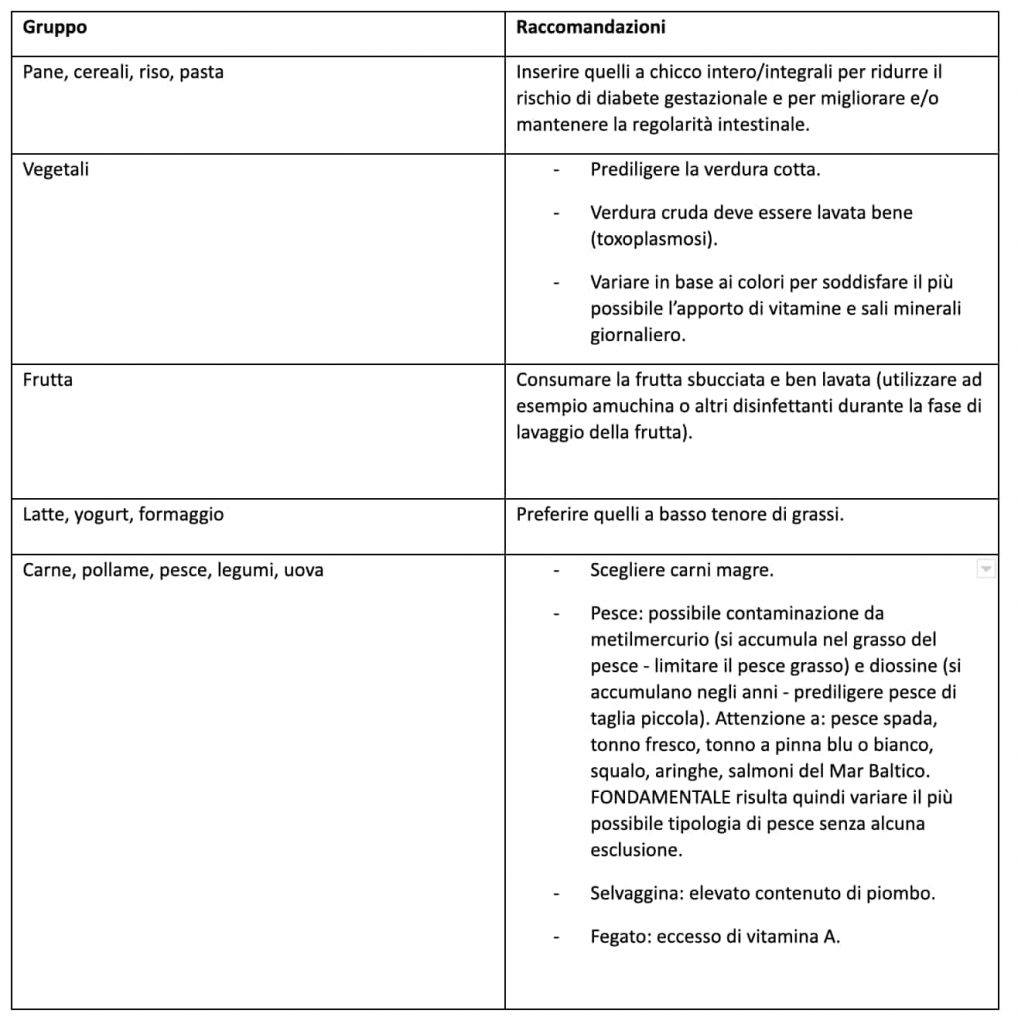
Tabella riassuntiva con le raccomandazioni da seguire
Micronutrienti per la gravidanza
Una donna in gravidanza che segue una dieta corretta e quindi che rispetta i livelli di assunzione quotidiana di tutti i macronutrienti, soddisfa appieno il fabbisogno di vitamine, fatta eccezione per l’acido folico. In gravidanza, un’adeguata assunzione di micronutrienti: favorisce la prevenzione di malformazioni fetali, riduce il rischio di parto prematuro e basso peso alla nascita del futuro nascituro, favorisce il corretto sviluppo del sistema nervoso del feto, protegge la salute della mamma.
L’acido folico, termine derivante dal latino “folium” (che significa foglia), è presente: negli ortaggi (spinaci, asparagi, broccoli), nella frutta (banane, meloni, limoni), nei cereali integrali e nei legumi.
La carenza di acido folico può portare a: difetti del tubo neurale, danni cerebrali, spina bifida, rallentamento della crescita e delle capacità di apprendimento del bambino. Ma anche tossiemia, parto prematuro, emorragie post-partum e anemia megaloblastica sia alla madre che al bambino.
Alle donne che desiderano concepire un figlio, si consiglia di iniziare a controllare l’alimentazione ricca in acido folico almeno un mese prima del concepimento e fino alla dodicesima settimana di gestazione attraverso il consumo di alimenti che lo contengono e sotto forma di integratori, previo il consenso e l’indicazione del medico.
Ciascuna vitamina svolge un ruolo ben specifico anche per il feto, ecco le principali e i processi nei quali sono implicate:
Vitamina B12 e acido folico
Acido folico e vitamina B12 lavorano in sinergia e sono indispensabili per la sintesi dei globuli rossi. Una loro carenza dietetica o un relativo difetto digestivo-metabolico della madre, possono portare ad anemia megaloblastica che si contraddistingue per la formazione di globuli rossi di forma maggiore e a basso contenuto di emoglobina. L’assunzione raccomandata di acido folico è pari a 200 mg/die, quota che raddoppia per la donna in gravidanza, al fine di prevenire le complicanze neurali del neonato. L’assunzione raccomandata di vitamina B12 è 2 mg/die.
Vitamina A
La vitamina A è implicata nella rigenerazione della pelle, nella crescita dello scheletro e dei denti. È contenuta in particolare in carote, pomodori, lattuga, uova, latte e derivati, fegato. Una carenza di vitamina A nella madre provoca nascite premature, ritardi nella crescita intrauterina e bassi pesi ponderali alla nascita.
Vitamina D
La vitamina D interviene nei processi di ossificazione. È contenuta nel latte, formaggi, uova, olio di fegato di merluzzo, sardine, tonno, salmone. Una sua carenza provoca disturbi al metabolismo del calcio sia nella madre che nel nascituro.
Vitamina C
La vitamina C svolge un’azione antiossidante ed anti-infettiva. È contenuta in particolare nei peperoni, pomodori, cavolo, spinaci, agrumi, ribes nero, kiwi, fragole. Per le donne in gravidanza, si raccomanda un’assunzione supplementare di 10 mg/die di vitamina C; tale fabbisogno può aumentare notevolmente (100 mg/die) nelle donne che fumano.
Lo iodio
La carenza di iodio nella madre può causare ipotiroidismo fetale che porta al cretinismo. Se una carenza si manifesta a fine gravidanza il danno neurologico risulta inferiore rispetto ad una carenza verificatasi nei primi mesi. Si può evitare il problema consigliando alla madre una quantità di iodio pari a 175 μg/die.
Il ferro
Il ferro lo troviamo in: carne, uova, legumi, cereali integrali, verdure verdi. Durante la gravidanza il fabbisogno giornaliero di ferro aumenta notevolmente: in questo periodo vengono infatti spesi circa 1.180 mg di questo elemento. Il ferro non sempre è facilmente biodisponibile negli alimenti. Si consiglia pertanto una supplementazione di ferro a partire dalla dodicesima settimana di gravidanza.
Il calcio
Il calcio è fondamentale per la formazione dello scheletro. Il calcio entra, inoltre, nei meccanismi di contrazione muscolare e cardiaca, nei processi di coagulazione e nel funzionamento del sistema nervoso. Il calcio è contenuto in latte, formaggi, verdure verdi, legumi, polpi, calamari, gamberi. Durante la gravidanza aumenta in modo considerevole il fabbisogno di calcio nella dieta. Il feto infatti accumula circa 30 g di calcio, di cui circa 350 mg/die vengono depositati durante l’ultimo mese di gestazione.
Si consiglia un apporto totale di calcio pari a 1.400 mg/die.
Nutrizione per donne in gravidanza vegetariane o vegane
Secondo l’American Dietetic Association (ADA) “le diete latto-ovo-vegetariane e vegane soddisfano i fabbisogni di nutrienti e di energia delle donne gravide”.
Come la dieta onnivora in gravidanza, però, anche quelle su base vegetale hanno necessità di essere ben bilanciate, per questo è sempre bene rivolgersi ad un nutrizionista esperto per farsi consigliare al meglio evitando possibili carenze a mamma e bambino. Nel caso di dieta vegana, ma spesso anche quando si segue una dieta vegetariana, è necessario ad esempio un integratore di B12, vitamina che di solito si assume attraverso le proteine di origine animale. Attenzione va posta anche ai livelli di ferro, calcio, iodio e acido folico.
Nutrizione e celiachia in gravidanza
Alla donna affetta da celiachia, è importante assicurare il giusto apporto di calcio soprattutto se la diagnosi di celiachia è avvenuta in età adulta. Questo perché il malassorbimento potrebbe aver minato i depositi di calcio nelle ossa e la gravidanza già di per sé causa una perdita di massa ossea.
Un supporto importante è l’acido folico, che previene le malformazioni del feto. Il vero problema nasce quando la donna non sa di essere celiaca; in tali casi infatti il glutine può causare una serie di danni:
-rischio di abortire circa 9 volte più frequente rispetto alle donne non celiache;
-maggiore rischio di dare alla luce un bambino sottopeso alla nascita;
-rischio di allattare meno e con più fatica.
Alla donna con celiachia, è consigliata una dieta priva di glutine bilanciata in calcio, ferro e acido folico.
Alterazioni metaboliche in gravidanza
Iperglicemia e diabete gestazionale
Il consumo smodato di alimenti ipercalorici può portare ad un eccessivo incremento ponderale con alterazioni del metabolismo glico-lipidico e, nei casi più importanti, con ripercussioni negative sulla crescita fetale e sul parto stesso.
La madre sarà maggiormente predisposta a:
-diabete gestazionale (che comporta un accrescimento disarmonico ed abnorme del feto ed un rischio per sé stessa di sviluppare diabete mellito di tipo 2 anche a distanza di anni dal parto);
-gestosi (condizione caratterizzata da una serie di alterazioni come aumento della pressione arteriosa, comparsa di proteine nelle urine, comparsa di edemi).
Il diabete gestazionale è la diretta conseguenza di una condizione di iperglicemia nella donna in gravidanza, situazione che se presente già nel primo trimestre di gravidanza può comportare un maggior rischio di malformazioni congenite; se presente invece al termine della gravidanza può provocare ipoglicemia infantile, mortalità perinatale e prematurità.
Generalmente, il diabete gestazionale arriva a manifestarsi dopo la ventunesima settimana di gravidanza per lo “stato diabetogeno” e l’aumentata resistenza periferica all’insulina. Tra i sintomi si hanno: aumento della sete, aumento delle minzioni, perdita di peso nonostante l’aumento della fame, nausea e vomito, infezioni quali cistiti, disturbi della vista.
Il diabete gestazionale è una patologia che va prontamente diagnosticata e trattata per evitare le complicanze ostetriche materne e neonatali.
Tra le complicanze fetali citiamo:
-
- la macrosomia, ossia l’eccessiva crescita fetale con aumento tipico del pannicolo adiposo del tronco e delle spalle (che può comportare una maggiore difficoltà di fuoriuscita delle spalle nel corso del parto);
-
- la polidramnios, ovvero un’eccessiva quantità di liquido amniotico con conseguente sovradistensione dell’utero e maggior rischio di rotture premature delle membrane;
-
- l’eventualità per i feti, a fine gravidanza, di avere una maturazione polmonare ritardata o insufficiente e saranno maggiormente a rischio di morte intrauterina nelle ultime 4 o 8 settimane;
-
- la possibilità per i neonati di riscontrare difficoltà di adattamento alla vita extrauterina e in età pediatrica avranno un aumentato rischio di sviluppare obesità.
Tra le complicanze materne invece citiamo:
-
- la gestosi gravidica, che si presenta con la comparsa di pressione alta, edemi e proteine nelle urine;
-
- il rischio di parto cesareo.
- il rischio di parto cesareo.
Si consiglia alla donna diabetica e/o donna con familiarità diabetica:
-
- il controllo metabolico prima del concepimento;
-
- il controllo metabolico nei primi 3 mesi di gravidanza per non avere complicanze durante il parto;
-
- il mantenimento del peso ideale;
-
- l’elaborazione di un piano dietetico personalizzato con la consulenza di un nutrizionista;
-
- passeggiate e/o esercizio fisico moderato.
In caso di diabete gestazionale è necessario tenere sotto controllo non solo il peso, ma anche la glicemia e per fare ciò è necessario:
-
- Evitare di consumare zuccheri semplici: zucchero, zucchero di canna, miele, fruttosio, marmellate, bibite zuccherate e dolciumi. La sola unica fonte di zuccheri dovrà essere la frutta (300 g al giorno) evitando quella più dolce (banane, uva, fichi, cachi e frutta disidratata).
-
- Suddividere la giornata in 3 pasti + 3 spuntini, ognuno dei quali dovrà contenere una piccola quantità di carboidrati complessi, sempre associati a delle proteine, esempio: yogurt o latte con cereali oppure una fetta di pane o fette biscottate con prosciutto o formaggio magro.
-
- Pranzo e cena dovranno contenere una simile quantità di carboidrati, quindi a pranzo non si dovrà esagerare con la pasta e a questa è bene non associarci del pane ma un’abbondante porzione di verdure.
Per ridurre il carico glicemico del pasto è da preferire frutta poco matura, cereali integrali, pasta cotta al dente ed il consumo di pasta, pane, riso e patate dovrà essere limitato.
Ipertensione in gravidanza
L’aumento della pressione arteriosa in gravidanza si definisce preeclampsia se accompagnato da edema e proteinuria, eclampsia nel caso in cui compaiano anche crisi epilettiche.
Per evitare la comparsa di ipertensione i medici hanno da sempre consigliato una dieta povera di sodio. Tuttavia, studi recenti hanno dimostrato che il consumo di sodio e l’ipertensione gravidica non sono strettamente correlati.
Sono invece correlati altri fattori, quali: obesità materna, carenza di vitamina B, di minerali (zinco, calcio e magnesio) e di proteine.
E’ comunque importante non eccedere con i quantitativi di sale da cucina.
Nausea e vomito in gravidanza
Nausea e vomito sono disturbi comuni e iniziali della gravidanza e sono presenti nel 50-90% delle gestanti. Nel 60% dei casi scompaiono entro dodici settimane, nel 30% arrivano alla ventesima settimana e nel 10% persistono fino al parto.
La causa principale è l’aumento dell’ormone beta-HCG che oltre alla nausea e al vomito, può portare anche ad avere avversione per alcuni cibi. Si tratta di fenomeni che tendono a regredire spontaneamente, ma se ciò porta ad un introito ridotto di cibo e il vomito ne compromette l’assorbimento, possono subentrare carenze.
Sebbene la nausea in gravidanza venga spesso definita come “nausea mattutina”, spesso questa si manifesta anche nel corso della giornata. In caso di nausea e vomito, si consiglia di fare piccoli pasti, ridurre i grassi, preferire cibi secchi (crackers o fette biscottate), bere lontano dai pasti e a piccoli sorsi, utilizzare piccole quantità di zenzero come spezia.
Si raccomanda inoltre di:
-
- alzarsi lentamente dal letto al mattino, stando sedute per alcuni minuti;
-
- bere liquidi a piccoli sorsi e frequentemente per evitare disidratazione dovuta al vomito;
-
- frazionare l’assunzione di alimenti in 5-6 pasti cercando di non rimanere a stomaco vuoto;
-
- prediligere alimenti poveri di grassi e facili da digerire;
-
- proteggersi dagli odori penetranti, arieggiare frequentemente l’ambiente, evitare lunghi viaggi in auto e rilassarsi il più possibile;
-
- non coricarsi subito dopo aver mangiato e cercare di dormire con il cuscino rialzato di 10-15 cm;
-
- fare una passeggiata dopo aver mangiato: essere fisicamente attive aiuta a ridurre i sintomi legati alla nausea;
-
- assumere del ginger: 250 mg in compresse o sciroppo 4 v/die (più efficace nella nausea, meno sul vomito). Prima della sua assunzione è importante consultare sempre il proprio medico o il proprio nutrizionista di fiducia.
- assumere del ginger: 250 mg in compresse o sciroppo 4 v/die (più efficace nella nausea, meno sul vomito). Prima della sua assunzione è importante consultare sempre il proprio medico o il proprio nutrizionista di fiducia.
Iperemesi in gravidanza
La nausea con o senza vomito è un fenomeno molto comune nel primo trimestre di gravidanza, ma può diventare patologico nella sua forma più severa o persistente (iperemesi gravidica ovvero vomito persistente che comporta una perdita di peso pari al 5% rispetto al peso pregravidico). L’incidenza delle forme severe varia dallo 0,3 al 3%. Le giovani donne alla prima gravidanza sono più a rischio rispetto al resto della popolazione.
L’iperemesi è considerata severa quando:
-
- il vomito persistente è accompagnato dalla perdita del 5% del peso pregravidico,
oppure
-
- la donna vomita più di tre volte al giorno e ha perso almeno 3 chilogrammi dall’inizio della gravidanza.
Spesso queste forme più gravi si accompagnano a ipotensione ortostatica (pressione bassa, vertigini o perdita di coscienza all’assunzione della posizione eretta), anomalie riscontrabili negli esami ematochimici, ipersalivazione (scialorrea) e segni di disidratazione, e sovente necessitano di un ricovero ospedaliero.
Come prevenire l’evoluzione del disturbo
Molte donne con nausea e vomito correlate alla gravidanza guariscono completamente senza alcuna complicanza. La perdita di peso lieve o moderata non è considerata un pericolo per il feto. Le donne che hanno sofferto di iperemesi gravidica in una pregressa gravidanza sono a rischio (nel 15-20% dei casi) di soffrirne nuovamente a una gravidanza successiva.
Reflusso in gravidanza
Il reflusso gastroesofageo in gravidanza colpisce dal 50% al 70 % delle gestanti e questo succede soprattutto nel terzo trimestre di gestazione. In tal caso, alimentazione e stile di vita devono cambiare. Tra le cause rientrano sicuramente:
-
- Fattori anatomici, tra cui la pressione dell’utero e del feto sull’apparato digerente;
-
- Fattori ormonali e meccanici, tra cui l’ aumento del progesterone con conseguente rilassamento della muscolatura gastrointestinale e rallentamento dello svuotamento gastrico, riduzione del tono dello sfintere esofageo inferiore e aumento del volume dell’utero che spinge lo stomaco verso l’alto.
Raccomandazioni dietetiche da seguire:
-
- fare pasti leggeri e con porzioni limitate;
-
- evitare spezie, caffè, tè, cioccolato, gomme da masticare (menta), bibite zuccherate, succhi di frutta, spremute di agrumi e pomodori
-
- evitare di consumare cibi e condimenti troppo grassi ed elaborati che rallentano la digestione
-
- evitare cibi molto caldi o molto freddi
Regole comportamentali:
-
- mangiare lentamente e masticare accuratamente;
-
- evitare di andare a letto subito dopo aver mangiato, aspettare almeno un paio d’ore;
-
- dormire con la testa leggermente sollevata.
- dormire con la testa leggermente sollevata.
Stipsi
La stipsi si manifesta soprattutto nel terzo trimestre di gravidanza a causa dell’aumento del progesterone e della compressione esercitata dall’utero. Si tratta di una condizione molto comune in gravidanza, tanto da interessare quasi il 50% delle donne in dolce attesa. Si parla di stipsi quando si verificano meno di tre evacuazioni a settimana. Tra le cause rientrano le modificazioni ormonali (aumento del progesterone) e l’assunzione di integratori di vitamine e ferro.
In caso di stipsi è consigliato:
-
- consumare alimenti ricchi di fibre come cereali integrali, legumi, frutta e verdura fresca;
-
- mangiare minestre, passati di verdura e succhi di frutta sono altrettanto utili;
-
- bere molta acqua;
-
- consumare yogurt e bevande che contengono fermenti lattici vivi;
-
- frazionare i pasti in tanti piccoli spuntini nell’arco della giornata;
-
- evitare di sdraiarsi subito dopo aver mangiato
-
- praticare un po ‘ di attività fisica in particolare le camminate a passo sostenuto.
L’assunzione di lassativi è sconsigliata e dovrebbe avvenire solo dopo parere del proprio medico.
Altri accorgimenti utili in caso di stitichezza in gravidanza posso essere:
bere un bicchiere di acqua tiepida o a temperatura ambiente al mattino prima di fare colazione; oppure assumere un cucchiaino di olio extravergine d’oliva a digiuno appena sveglie, da solo o spalmato su una fettina di pane; mettere a bagno alla sera in una tazza d’acqua due o tre prugne secche o fichi secchi e mangiali al mattino a colazione, bevendo il liquido residuo.
In alternativa, mangiare due o tre kiwi ben maturi al mattino a digiuno o mettere a bagno in acqua due cucchiaini di semi di lino decorticati alla sera e bere al mattino a digiuno.
Potrebbe infine essere efficace assumere semi di psillio; si indicano in particolare le modalità d’uso: immergere 1 cucchiaino di semi di psillio in 150-200 ml d’acqua. Lasciare macerare per diverse ore oppure bere con abbondante acqua lasciando che il gel si formi all’interno dello stomaco. Si consiglia l’assunzione da 1 a 3 cucchiaini mattina e sera, dopo i pasti. Attenzione però! Lo psillio, essendo un lassativo naturale, non deve essere usato per lunghi periodi. Infatti, un uso eccessivo può causare gonfiore, diarrea e flatulenza.
Sicurezza alimentare durante la gravidanza
Le tossinfezioni alimentari più comuni sono la toxoplasmosi e la listeriosi.
-
- Nel caso della toxoplasmosi, l’agente patogeno è il Toxoplasma gondii. Si tratta di un parassita che ha come ospite definitivo il gatto, mentre l’uomo è l’ospite intermedio. Il gatto attraverso le feci elimina le uova, che rappresentano la principale fonte di questo parassita. ll soggetto che contrae una toxoplasmosi resta protetto per tutto l’arco della vita da recidive, perché risponde all’infezione con produzione di anticorpi e linfociti specifici. In gravidanza il parassita può passare al bambino attraverso la placenta, provocando malformazioni o addirittura l’aborto o la morte in utero.
-
- Nel caso della listeriosi, l’agente patogeno è la Listeria monocytogenes. È un batterio i cui ambienti naturali sono: suolo, liquami, acque superficiali da cui il microrganismo può diffondersi alla catena alimentare. Gli alimenti coinvolti sono: carni crude, verdure crude, latte non pastorizzato, prodotti caseari. Molto resistente alle condizioni sfavorevoli, è in grado di moltiplicarsi alle basse temperature del frigorifero, resistendo al congelamento e all’essiccazione.
Percentuale di rischio per il feto nei tre trimestri di gravidanza:

Buone norme comportamentali:
-
- lavarsi bene le mani
-
- evitare il contatti con i gatti
-
- evitare carni crude ed insaccati
-
- evitare carni poco cotte (hamburger, bistecca alla fiorentina)
-
- lavare verdure crude e frutta con amuchina
-
- la verdura va consumata cotta
-
- evitare molluschi crudi o poco cotti
-
- dopo aver manipolato gli alimenti crudi evitare di toccare occhi, naso, bocca con le mani non lavate
- dopo aver manipolato gli alimenti crudi evitare di toccare occhi, naso, bocca con le mani non lavate
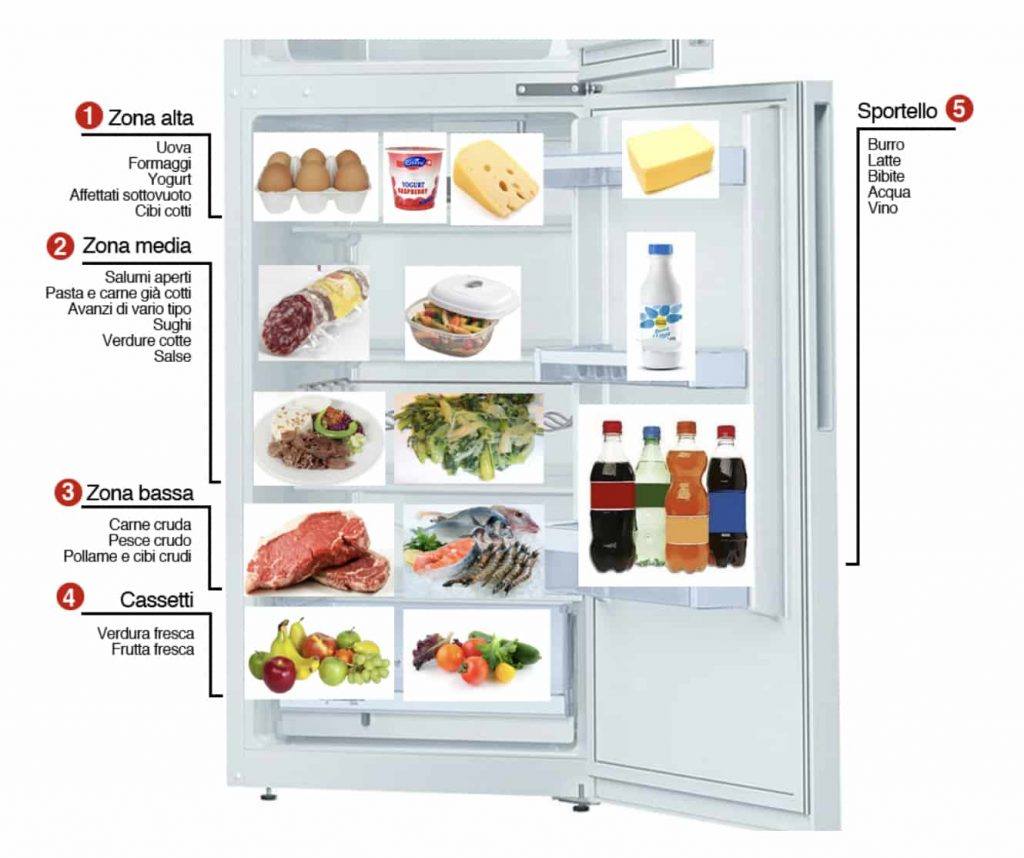
Come conservare e disporre accuratamente i cibi nel frigorifero di casa
Attività fisica in gravidanza
Le donne che in vista della gravidanza o durante la gravidanza praticano almeno 30-60 minuti di esercizio fisico al giorno hanno una minore frequenza di parti prematuri.
La gravidanza non è uno stato patologico ma fisiologico!
L’esercizio fisico costante ha effetti positivi sul corpo e sulla mente e questo vale anche, e soprattutto, in gravidanza. È quindi importante per tutte le future mamme tenersi in forma.
Un buon allenamento dovrebbe prevedere la parte di riscaldamento/stretching per prevenire il dolore, favorire l’allungamento muscolare e la mobilità delle articolazioni.
Una parte di tonificazione muscolare per migliorare la forza e la resistenza dei gruppi muscolari.
Una parte di attività aerobica per stimolare la circolazione sanguigna e migliorare la funzionalità polmonare. Una parte di defaticamento ove si porta a conclusione l’allenamento con esercizi dolci, ritmici e poco intensi, meglio se accompagnati anche da esercizi di rilassamento e tecniche per la respirazione.

Tra gli effetti benefici derivanti dall’attività fisica si riscontrano:
-
- miglioramento del controllo glicemico con conseguente riduzione del rischio di iperglicemia e diabete gestazionale;
-
- miglioramento della funzione cardiorespiratoria in donne con diabete gestazionale.
- miglioramento della funzione cardiorespiratoria in donne con diabete gestazionale.
Gli accorgimenti riportati nel corso di questo articolo non devono essere considerati sostitutivi delle indicazioni del Medico.
Per una dieta sana, bilanciata e personalizzata si consiglia di consultare il Nutrizionista.



